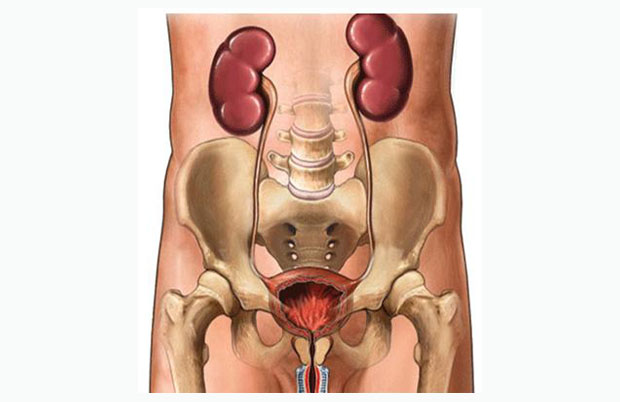
Інфекції сечових шляхів – це патологічні стани, зумовлені інфікуванням сечовидільного тракту патогенною або умовно-патогенною мікробною флорою, яка спричиняє його запалення. Сечові шляхи складаються з двох частин – верхньої та нижньої. Верхня частина включає нирки, ниркову миску й сечоводи, нижня частина складається із сечового міхура та сечовипускального каналу (уретри). Якщо мікроорганізми вражають лише сечовипускальний канал, розвивається уретрит.У разі потрапляння інфекції у сечовий міхур виникає цистит. На практиці всі інфекції нижніх сечових шляхів часто називають циститом, оскільки неможливо визначити, яка частина з них уражена, а лікування в обох випадках однакове.
Цистит є однією з найпоширеніших бактеріальних інфекцій, що розвиваються у 5-7% населення, і здебільшого має безсимптомний перебіг. Поширеність циститу в нашій країні досить висока – близько 1000 випадків на 100 тис. населення щорічно.
Цистит частіше розвивається у хлопчиків віком до одного року, що пов’язано з високою частотою вроджених аномалій сечових шляхів. У старшому віці циститом хворіють особи жіночої статі у співвідношенні 1:6 – 1:10. Це можна пояснити тим, що у жінок уретра дуже коротка (її довжина близько 2,5 – 3 см), розміщена над піхвою (часто травмується під час статевого акту) та близько до анального отвору. Протягом життя 50% жінок переносять хоча б один епізод циститу. Іншими чинниками ризику розвитку циститу, окрім жіночої статі, є вагітність, похилий вік, наявність цукрового діабету, травм спинного мозку. Слід мати на увазі, що після настання клімаксу тканини уретри стають менш стійкими до інфекцій. На тлі зменшення продукції естрогену вони втрачають еластичність, слизова оболонка уретри потоншується, відстань між піхвою та уретрою стає коротшою, що спричиняє міграцію інфекції. У той же час з настанням клімаксу сечовий міхур втрачає еластичність, а м’язи та тканини, що підтримують його, слабшають.
Найчастіше збудниками циститу стають умовно-патогенні мікроорганізми, які є представниками нормальної мікрофлори травного тракту, прямої кишки та поверхні тіла. Інколи цистит безпосередньо пов’язаний з інфекціями статевих органів (уреаплазменними, мікоплазменними).
Чинники розвитку циститу:
- затримка і застій сечі;
- переохолодження організму (місцеве та загальне);
- вживання прянощів, копчених продуктів, алкогольних напоїв;
- порушення правил особистої гігієни;
- наявність запальних процесів у верхніх сечових шляхах (захворювань нирок – пієлонефриту);
- вроджені аномалії, камені у сечових шляхах;
- часті статеві контакти, використання сперміцидів, часта зміна статевих партнерів.
Значна кількість пацієнтів з ознаками циститу не звертаються за медичною допомогою, займаючись самолікуванням. Це призводить до хронізації інфекції та підвищення частоти ускладнених форм захворювання.
Симптоми циститу:
- часте сечовипускання (кожні 5-10 хв.), у тому числі у нічний час;
- інтенсивні позиви до сечовипускання;
- відчуття печіння або болючість під час сечовипускання. Біль звичайно локалізується вище лонної кістки та у нижній частині спини;
- біль під час статевого акту;
- зміни в сечі (помутніння, в 30% випадків – домішки крові);
- у деяких випадках – лихоманка, пропасниця та нудота.
За наявності цих симптомів слід звернутися до лікаря.
Діагноз циститу встановлюють за наявності вищеперелічених скарг та на підставі результату загального аналізу сечі (велика кількість лейкоцитів, слизу та бактерій). Для виключення виразки, пухлини і нориці сечового міхура при хронічному процесі іноді проводять цистоскопію.
Рекомендації для профілактики циститу:
- Дотримуйтеся правил особистої гігієни. Правильно використовуйте туалетний папір після випорожнення кишківника – у напрямку спереду назад. Приймайте душ 1-2 рази на день, ретельно промиваючи ділянку промежини милом та водою. Для туалету статевих органів використовуйте гелі й мило, що мають нейтральний рН. Уникайте носіння нижньої білизни, що тисне. Регулярно замінюйте тампони та гігієнічні прокладки під час менструації, оскільки оптимальною умовою єдля розвитку мікроорганізмів є тепле і вологе середовище.
- Вживайте достатню кількість рідини – 6-8 склянок звичайної води на добу.
- Спорожнюйте сечовий міхур одразу після появи першого позиву до сечовипускання
- Пийте журавлинний сік. Його ефективність для профілактики та лікування циститу доведена результатами наукових досліджень. Компоненти журавлинного соку попереджають проникнення мікроорганізмів у стінку сечового міхура. Журавлинний сік протипоказаний у випадку, якщо ви постійно приймаєте непрямі антикоагулянти (варфарин, синкумар).
- Вживайте більше овочів та фруктів. Обмежуйте вживання жирів – жирна їжа сприяє збільшенню лужності сечі, яка зумовлює розмноження та ріст бактерій.
- Обмежуйте вживання алкогольних напоїв. Алкоголь призводить до зневоднення організму та спричиняє підвищення концентрації сечі.
- Обмежуйте вживання гострих страв та кофеїну. Вони можуть справляти подразнювальну дію на уретру, створюючи сприятливе середовище для проникнення та розмноження мікроорганізмів.
- Обговоріть з лікарем можливість призначення замісної гормональної терапії після настання клімаксу.
- Перед статевим актом намагайтесь повністю спорожнити сечовий міхур, оскільки це знижує ймовірність його травматизації. Не менш важливо спорожнювати його після статевого акта. Якщо ви пов’язуєте загострення циститу зі статевим актом, обговоріть з вашим лікарем профілактичні заходи та дотримуйтесь їх.
Дотримання правил особистої гігієни, правильне харчування, виконання медикаментозних рекомендацій попереджують розвиток хронічних інфекцій сечових шляхів та їх ускладнень.
Рекомендації для пацієнтів з запальними захворюваннями нирок та сечовивідних шляхів
Рекомендації уролога:
- Після перенесеного запального захворювання нирок і сечовивідних шляхів, згідно з рекомендаціями уролога, періодично робиться загальний аналіз сечі, загальний аналіз крові, а також за необхідності аналіз сечі за Нечипоренко, бактеріологічне дослідження сечі.
- Диспансерний облік – протягом 3 років. Після оперативного лікування цей термін збільшується до 5 років. 1 раз на 6 місяців роблять загальний аналіз сечі, бактеріологічне дослідження сечі з антибіотикограмою. 1 раз на рік – УЗД нирок і сечовивідних шляхів, РСГ (реносцинтиграфія) за необхідності.
- Виключення переохолоджень, важких фізичних навантажень, профілактикагострих респіраторних захворювань, своєчасне лікування ЗПСШ (захворювання, яке передається статевим шляхом) і позаниркових інфекційно-запальних вогнищ (карієс, тонзиліт, гайморит, фурункульоз та ін.).
- Дієтичне харчування.
- У комплекс реабілітаційного протирецидивного лікування необхідно включити рослинні препарати, з тривалістю прийомутерміном до 2-х місяців
- Санаторно-курортне лікування (Трускавець, Сходниця, Гусятин, Сатанів).
Фітотерапія
Для підвищення ефективності антибактеріальної терапії препарати рослинного походження призначають як у гострий період захворювання, так і під час профілактики рецидивів.
- лікарські рослини з антисептичною та протизапальною дією: мучниця звичайна, листя брусниці, ромашка лікарська, квіти безсмертника, тополя чорна, ялівець, коріння лопуха великого
- лікарські рослини з переважно діуретичною дією: нирковий чай, ягоди шипшини, бруньки та листя берези, петрушка (коріння, насіння), насіння кропу, солодка гола.
Використовують як окремо взяті лікарські трави, так і їхні суміші.
У випадку хронічного пієлонефриту найбільш ефективним є курсове лікування зі зміною антибіотика кожні 10 днів (на першому етапі).
При стиханні активного запалення використовують тільки лікарські рослини протягом 15-20 днів. Далі йде чергування 10-денних циклів прийому хіміопрепаратів і фітотерапевтичних етапів (20 днів).
При стійкій клініко-лабораторній ремісії (тривала відсутність скарг з боку хворого і нормалізація показників аналізів крові, сечі) переходять на лікування тільки лікарськими рослинами, використовуючи переривчасті курси (протягом 1 – 1,5 року).
ДІЄТОТЕРАПІЯ
| Дозволяється | Забороняється |
| Хліб | |
| Хліб білий з висівками, сухарі,
нездобне печиво. |
Торти, кремові вироби, здоба, шоколад. |
| Супи | |
| Супи вегетаріанські, овочеві, круп’яні, молочні та фруктові. | Супи на м’ясних, рибних та грибних бульйонах. |
| М’ясні продукти, риба та страви з них | |
| Страви з м’яса нежирних сортів: яловичини, телятини, курки вареної, шматком або рубленою; риба відварена. | Жирні сорти м’яса: свинина, баранина, гуска, качка; консерви, ковбаси, сосиски, копченості. |
| Овочі та страви з них | |
| Овочі в усіх видах, страви з картоплі, моркви, буряку, цвітної капусти, горошку, помідорів. | Всі гострі та солоні приправи, перець, гірчиця, хрін, оцет, цибуля, часник; солоні та мариновані овочі, консерви з перцем. |
| Круп’яні та борошняні вироби | |
| Страви з усіх круп, макаронів, локшини, вермішелі на молоці у вигляді каш, пудингів. | |
| Фрукти та ягоди | |
| Фрукти ат ягоди без обмеження. | Цитрусові. |
| Молочні продукти та страви з них | |
| Молоко та молочні продукти у всіх видах; негострий сир; білкові омлети. | Жовтки яєць та гострий сир, сирий яєчний білок. |
| Напої та соки | |
| Чай та кава неміцні; фруктово-ягідні нектари без обмеження; цукор, мед, варення, відвар шипшини, журавлинний морс. | Алкогольні та безалкогольні газовані напої. |
