Подагра – хронічне захворювання з порушенням сечокислого обміну – підвищеним рівнем сечової кислоти в крові (гіперурікемія). Характерним клінічним симптомом захворювання є рецидивуючий приступ гострого артриту з локалізацією в першому плюснефаланговому суглобі (інші суглоби вражаються рідше). Частіше подагрою хворіють чоловіки, пік захворюваності в 40-50 років, у жінок – після 60 років. 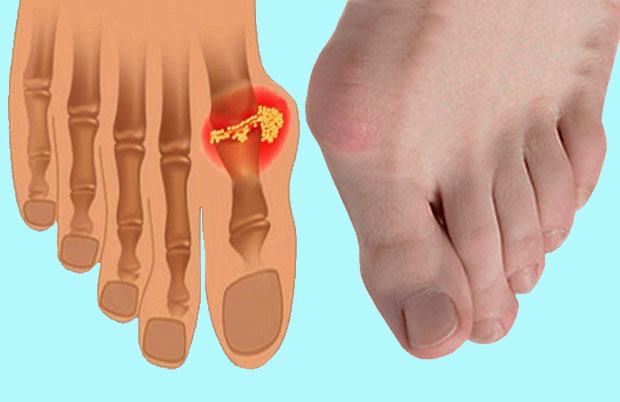
Норма сечової кислоти : діти до 14 років – 120 – 320 мкмоль/л, жінки – 150 – 350 мкмоль/л, чоловіки – 210 – 420 мкмоль/л.
«Еволюція» подагри:
- Від чого лікуються – від гострих приступів подагри.
- Від чого інвалідизуються – від вторинного остеоартриту й деформації суглобів.
- Від чого помирають – від наслідків ураження нирок (хронічна ниркова недостатність), інфаркти, інсульти на фоні артеріальної гіпертонії та гіперурікемії.
До факторів ризику подагри належать:
- Вік: чоловіки > 40 років, жінки в постменопаузі.
- Ожиріння: ризик подагри збільшується в 4 рази при ожирінні.
- Гормональний фон: пізній розвиток подагри у жінок пов’язаний з урикозуричним ефектом естрогенів.
- Надлишкове вживання щоденно м’яса та морепродуктів збільшує ризик розвитку подагри на 20%.
- В осіб, котрі щоденно вживають > 50 г алкоголю, частота розвитку подагри в 2,5 рази вища, ніж у осіб, які не вживають алкоголю.
- Вживання солодких газованих напоїв на 85% підвищує ризик подагри.
- Лікарські препарати, які викликають гіперурікемію: циклоспорин, тіазидні та петльові діуретики, аспірин, саліцилати, етамбутол.
- До гіперурікемії призводить метаболічний синдром, гіпертонія, серцева недостатність.
При підвищенні рівня сечової кислоти в крові вражаються хрящові тканини суглобів, що спричиняє біль і формування тонусів (подагричних вузлів).
Виділяють гострий подагричний артрит і хронічний. При гострому подагричному артриті біль з’являється раптово, інтенсивність наростає, як правило, в одному суглобі, з припухлістю, почервонінням шкіри над суглобом, порушенням функції, іноді з підвищенням температури тіла. Приступ розвивається вночі або в ранішні години, продовжується 1-10 днів (за відсутності адекватної терапії) і припиняється.
Провокує приступ травма, велика кількість м’ясної їжі, особливо у поєднанні з алкоголем, хірургічні втручання, прийом діуретинів.
Вражається перший плюсневофаланговий суглоб ступні. Період між приступами може тривати від 1-го року до 10-ти.
При хронічному перебігу утворюються кристали (тофуси) підшкірно, внутіршньошкірно і в інших органах. Різної форми вузлики формуються на розгинальних частинах передпліччя, на ліктях, вушних раковинах, в області ахіллового сухожилля, на повіках, язику, гортані та в серці (виникає порушення провідності і дисфункція клапанного апарату серця).
При хронічному перебігу характерно прогресуюче ураження суглобів з деформацією, ураження нирок з утворенням камінців (нефролітіаз) й уратна нефропатія, що може призвести до розвитку ниркової недостатності.
Лікування включає як медикаментозну терапію, так і немедикаментозну.
Медикаментозна терапія визначається особливістю клінічного перебігу подагри, включає препарати для зняття гострого приступу (нестероїдні протизапальні препарати) і зменшення рівня сечової кислоти (колхіцин, аллопуринол), призначається виключно лікарем.
Немедикаментозне лікування включає зміну стилю життя, зменшення ваги, збільшення фізичної активності, відмову від паління та вживання алкоголю, регулярний контроль рівня сечової кислоти в крові, дотримання дієти.
Дієтичні рекомендації: калорійність – 2570 ккал, білків – 80 – 90 г, із них 50% тваринного походження, жирів – 80 – 90 г, із них 30% рослинних, вуглеводів – 350 г. Рідини – до 2 – 3 літрів на день, солі – до 5 г, дробне 5-6 разове харчування. Їжа мати бути збагачена вітамінами С, Р, РР, В2, В6.
У період загострення протягом 1-2 днів дозволяється відвар шипшини, овочеві, фруктові, ягідні соки, лужні мінеральні води, слабкий чай з лимоном. На 3-й день – молочно-рослинна дієта.
У період ремісії: 1-2 рази в тиждень розвантажувальні дні – фруктово-овочеві (1,5 кг дозволених овочів та фруктів ), сирно-кефірні (400 г нежирного сиру + 500 г кефіру), кефірні (1-2 літри).
ПРОДУКТОВИЙ НАБІР ПРИ ПОДАГРІ:
Дозволено:
- Супи вегетаріанські (овочеві, круп’яні), холодні (окрошка), молочні, фруктові.
- Молочні продукти: молоко, кисломолочні продукти, сир домашній (рос. «творог»), сметана, негострий твердий сир.
- Крупи, макаронні вироби.
- Овочі в необмеженій кількості (ікра кабачкова, баклажанова, страви з картоплі).
- Фрукти, сухофрукти і ягоди.
- Солодкі страви: нешоколадні цукерки, варення, мед, мармелад, пастила, зефір, креми, морозиво.
- Напої: зелений чай, неміцна кава з молоком, відвар шипшини, соки фруктів, ягід, овочів, морси, киселі, квас, компот із брусниці, журавлини.
- Лужні мінеральні води («Нафтуся», «Боржомі», «Поляна Квасова», «Лужанська»).
- Соуси: томатний, сметановий, молочний; прянощі: лимонна кислота, ванілін, лавровий лист, кориця.
- Приправи: оцет, лимонний сік.
- Хліб пшеничний і житній сірий, випічка з висівками.
- Оливкова, лляна олія, вершкове масло, коров’яче пряжене.
- Сало, свинячий жир, кров’яна ковбаса.
Обмежено:
- Відварене м’ясо (150 г до 2-х разів на тиждень), курка, кролик, яловичина, баранина.
- Відварена риба нежирна (до 2-х разів на тиждень).
- Зелена цибуля, петрушка, спаржа, селера, редис, баклажани, помідори (2-3 шт. в тиждень).
- Консервація та маринади, соуси (кетчуп, томатна паста) й прянощі.
- Горіхи – кедрові, мигдаль, фісташки, лісовий горіх, соняшникове насіння.
- Вироби зі здобного тіста, білий хліб.
- Міцний чай, кава, какао.
- Слива, авокадо.
- Яйця (1 в день) у будь-якій кулінарній обробці.
- Солоні та гострі сири.
Виключити:
- М’ясо молодих тварин (а також печінка, нирки, мозок, язик), копченості, консерви, холодець.
- Жирна, солона, копчена риба, рибні консерви, ікра рибна, заливна риба.
- Бульйони, навари, екстракти, супи: м’ясні, грибні, курячі, рибні.
- Щавель, шпинат, цвітна і брюссельська капуста, салат, ревінь, гриби.
- Прянощі, перець, хрін, гірчиця.
- Спиртні напої (особливо пиво, вино, коньяк).
- Кремові торти, шоколад, какао, тістечка.
- Продукти, що містять консерванти: консерви, соки, солодкі газовані напої.
- Бобові: чечевиця, горох, боби, квасоля, спаржа, соя.
- Маслини, інжир, виноград і продукти з нього (родзинки, вина, коньяк).
